腎がん(腎細胞がん) とは
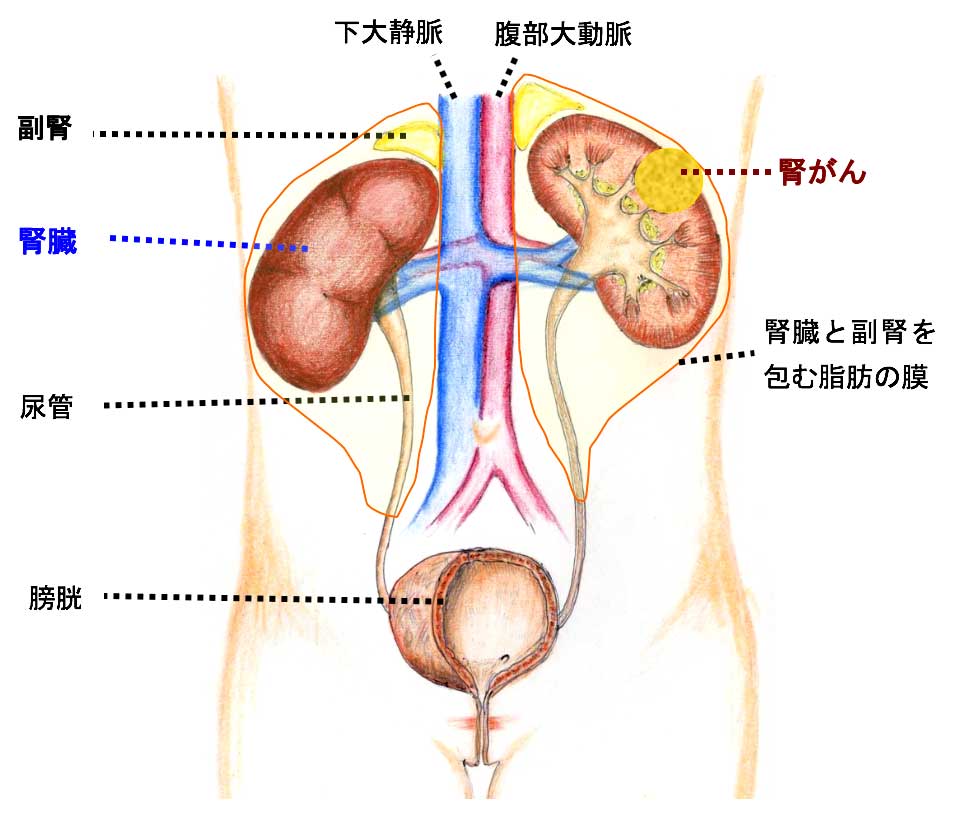
腎臓は腰のくびれの上、背中側に左右1個ずつあり、血液中の老廃物を尿に捨ててきれいになった血液を心臓に戻すという重要な役割を担っています。その腎臓にできる悪性腫瘍の1つが腎がん(腎細胞がん)です。
発見される契機として以前は「血尿」、「腹部腫瘤(腹部にしこりや腫れを感じる)」、「痛み」といった3大症状が有名でしたが、最近では健康診断や人間ドックの超音波検査などで偶然見つかることが多くなってきています。
日本の腎がん患者数は年々増加してきており、1975年に比べて2005年は5~6倍に増えています。高齢になるほど腎がんの発生頻度が高まり、罹患ピークの年齢は70歳代です。性差もあり、男性の腎がん発生率は女性よりも2~3倍高いと言われています。
腎がんの原因のひとつは「VHL遺伝子」という遺伝子に傷がつくことと考えられており、VHL遺伝子に傷をつける原因としては喫煙、肥満、高血圧などが報告されています。
腎がんに対する治療の基本は外科的に切除することです(放射線や抗がん剤が効きにくい)。早期がんではもちろんのこと、進行がんであっても可能ならば外科的手術によって切除します。また、最近はできる限り腎機能温存に努めることが重要と考えられており、小さな腫瘍であれば“がん”だけを切除する「腎部分切除術」を積極的に行うようになってきております。
腎がん(腎細胞がん)の症状
腎がんの症状は「血尿」、「腹部腫瘤(腹部にしこりや腫れを感じる)」、「脇腹から腰にかけての痛み」などです。進行がんになると体重減少、全身倦怠感、微熱などを伴うこともあります。最近では健康診断や人間ドックの超音波検査やCTスキャンなどで偶然見つかる「偶発がん」の割合が増えてきています。具体的には、すべての腎がんのうち偶発がんの占める割合が1965~1974年が2%だったのに対し、1985~1994年では35%、2005年以降は77%と増加しています。
腎がんを早期発見・早期治療を行うためには健康診断や人間ドックを受けることが非常に有効です。
腎がん(腎細胞がん)の診断
診断には下記のような画像検査が主体となります。
- 腹部超音波検査
X線を使わず痛みも伴わないので健康診断や人間ドックなどの初期検査でよく行われます。一般的には腎臓の実質内に球状の腫瘍を確認することができます。
- CTスキャン
腎がんの確定診断を行うための検査です。X線を使って身体の断面を撮影します。造影剤の注射を同時に行うことで腎臓や腫瘍にある血管の状態も分かるため手術にも役立ちます。診断精度に優れた検査ではありますが、造影剤にアレルギーのある方や腎機能障害のある方には行うことができません。腎臓以外の臓器(リンパ節、肺、肝臓など)への転移の有無も確認することができます。
- MRI
MRIはX線を使用せずに強い磁石と電磁波を使って身体の断面を描写します。
CTスキャンで診断の確定ができない場合や、がんが静脈や肝臓に広がっていることが疑われる場合などに有効です。X線の被曝がなく造影剤のアレルギーのある人に対しても有効ですが、磁力を用いた検査であるため心臓ペースメーカーなど体内に金属が入っている方には行うことができません。- 腎生検
がんの中には生検を行って診断する必要があるものもありますが、腎臓の腫瘍の多くが腎がん(腎細胞がん)であるため、CTスキャンで非典型的な画像の場合や極めて小さい腫瘍の場合などを除いて生検を行うことはありません。
腎がん(腎細胞がん)の病期(ステージ)
腎がんの治療方針は病期(ステージ)を参考に決定されます。
T分類 腎細胞癌の大きさや広がり
- T1a:腎細胞がんの直径が4cm 以下で腎臓にとどまっている
- T1b:腎細胞がんの直径が4cm を超えるが7cm以下で腎臓にとどまっている
- T2a:腎細胞がんの直径が7cm を超えるが10cm以下で腎臓にとどまっている
- T2b:腎細胞がんの直径が10cmを超えるが腎臓にとどまっている
- T3a:腎細胞がんが腎静脈または周囲の脂肪組織まで及んでいるが、ゲロタ筋膜※を越えない
- T3b:腎細胞がんが横隔膜より下の大静脈内に広がっている
- T3c:腎細胞がんが横隔膜の上の大静脈に広がる、または大静脈壁まで及んでいる
- T4:腎細胞がんがゲロタ筋膜を越えて広がる(同じ側の副腎まで及んでいる場合を含む)
- ※ゲロタ筋膜:腎臓をおおっている一番外側の膜
N分類 リンパ節転移の有無とその程度
- N0:所属リンパ節への転移なし
- N1:所属リンパ節に1個転移あり
- N2:所属リンパ節に2個以上転移あり
M分類 遠隔転移の有無
- M0:遠隔転移なし
- M1:遠隔転移あり
N1以上およびM1は「転移がん」と言います。
腎がん(腎細胞がん)の治療
腎がんの治療の基本は「切除可能ながんは外科的手術で切除する」こととなります。外科的手術による切除が難しい場合や多数の転移があり手術が適していないと考えられた場合などは、チロシンキナーゼ阻害剤やmTOR阻害剤などの「分子標的薬」や免疫チェックポイント阻害剤による「免疫療法」といった薬物治療を行います。また、症状緩和の目的で転移部に対する「放射線治療」を行うこともあります。
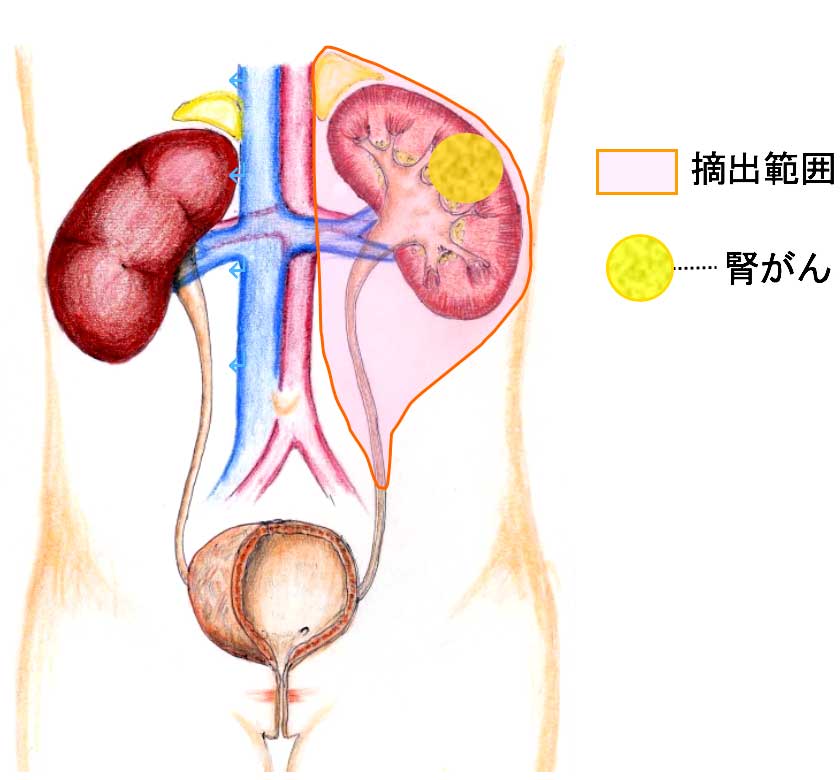
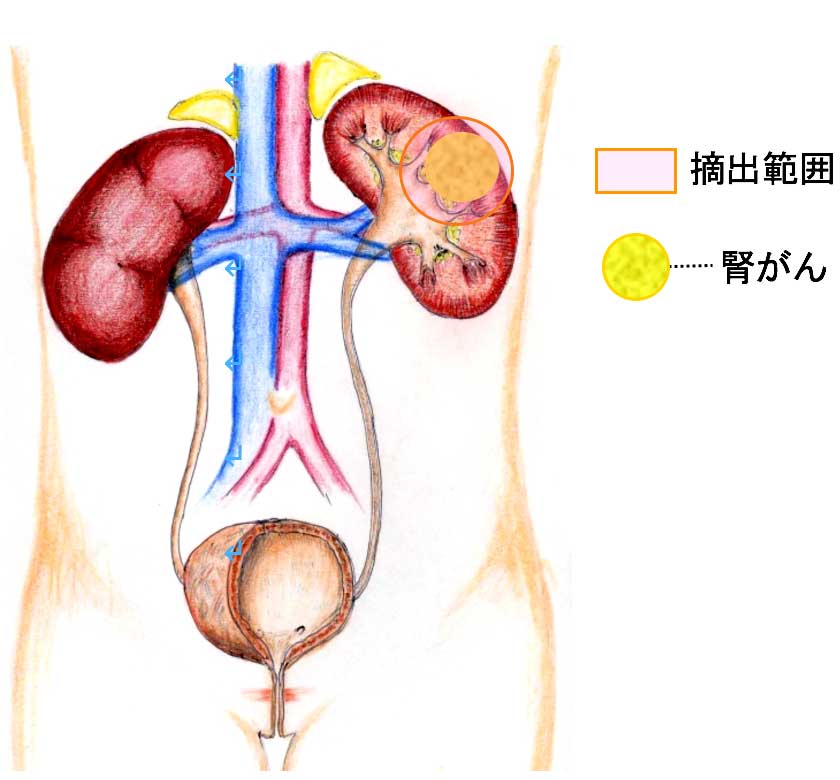
外科的手術の方法には大きく分けて2つあり、がんがある側の腎臓を全て取り除く「根治的腎摘除術」と、がんがある部分だけを取り除く「腎部分切除術(腎機能温存手術)」があります(下図参照)。手術方法の選択は患者さまの体格、性別、年齢、腫瘍の位置や大きさなどによって判断されることとなりますが、最近はできる限り腎機能の温存に努めることが重要と考えられており、「腎部分切除術」を積極的に行うようになってきております。
腎がんを予防するためには、がん抑制遺伝子である「VHL遺伝子」を傷つける危険因子を避けることが重要となります。禁煙はとても重要で、遺伝子を傷つける活性酸素を除去するために抗酸化物質を含む野菜や果物、ビタミンCなどを積極的に摂取するよう心掛けましょう。
当クリニックはロボット手術において日本トップクラスである「東京国際大堀病院」と提携しております。東京国際大堀病院では、腎がんに対して「腹腔鏡下腎摘除術」、「腹腔鏡下腎部分切除術」を積極的に行っており、がんの根治と同時に安全かつ身体への負担が少ない手術を目指しております。
治療方法の詳細についてお聞きしたいことがあれば遠慮なくご相談ください。
urology
- Share
