前立腺の解剖と働き
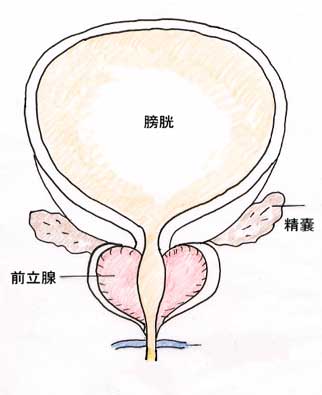
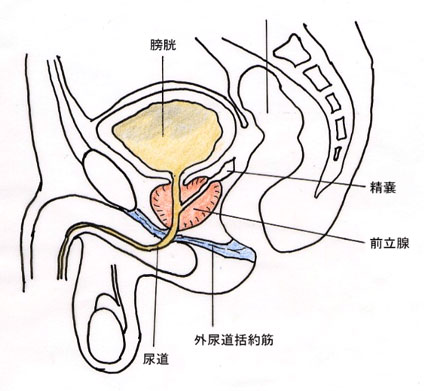
前立腺は男性だけにしかない臓器であり、精液の一部を作っています。膀胱の下にあり、尿道を取り囲むように存在しています。通常の大きさはクルミ大(約3×4cm)です。前立腺の背側は、直腸に隣接しているため肛門から指を入れること(直腸診)によって触れることが出来ます。この前立腺に発生する“がん”を前立腺がんといいます。
前立腺がんは米国人男性に発生するがんの第一位であり、近年、日本でも急速に増加してきております。具体的には、1975年に前立腺がんを発症した患者さんは2,000人程度でしたが、2000年には約23,000人、2020年には78,000人以上となり、2020年には肺がんに次いで第2位の罹患数になると予測されています。
前立腺がんは一般的には50歳以降に発生することが多く、加齢とともに増加していきます。前立腺がんの発生に関与する危険因子としては、食生活の欧米化(動物性脂肪摂取量の増加)、前立腺がんの家族歴、人種などがあげられます。
前立腺がんの症状
前立腺内にがんがとどまっている早期がんの場合、まったく自覚症状はありません。しかし、前立腺内のがんが大きくなり、尿道や膀胱、精嚢腺などへ影響をおよぼすと排尿困難や頻尿などの排尿に関する症状や血尿や精液に血液が混じるといった症状を自覚することもあります。
また、前立腺がんは進行するとリンパ節や骨に転移しやすいがんです。
リンパ節に転移すると下肢のリンパの流れが悪くなり、下肢のむくみを自覚したり、骨に転移すると腰痛などの痛みを自覚するようになります。さらにがんが進行した場合はしびれや麻痺といった症状を生じることもあります。
前立腺がんの診断
- PSA検査
現在、前立腺がんの診断のためにPSA(前立腺特異抗原)の測定は最も有用な方法です。
一般的にPSAが4.0ng/mL以上の場合、前立腺がんの可能性があり(年齢によって3.5や3.0を基準とすることがあります)、泌尿器科専門医の受診が勧められます。しかしながらPSAが異常だからといって必ずしも“がん”というわけではありません。PSAは前立腺肥大症や前立腺の炎症などの良性疾患でも高くなることがあり、われわれ泌尿器科の医師はPSAが高い原因や前立腺がんの有無を的確に診断しなければなりません。最終的に前立腺がんの有無を確定するためには「前立腺生検」と呼ばれる組織検査が必要になります。
PSAは前立腺がんのスクリーニングや診断に有用なだけでなく、がんの局所進展や転移ともよく相関し、治療効果の判定や再発の有無などの診断においても有用です。PSA FT比(Free-Total PSA比、エフティー比)
PSAは主に前立腺から作られるタンパク質ですが、その中には遊離型PSA(free-PSA)と呼ばれる成分が含まれています。この遊離型PSAが総PSA(total-PSA)を100%とした場合、どれくらいの割合で含まれているかの比率を算出した数値がF/T比です。例えばPSAが6.0ng/mLで遊離型PSAが1.5ng/mLだった場合、1.5÷6.0×100=25%という計算になります。一般的に前立腺がん細胞の中には遊離型PSAが少なく、逆に良性の前立腺細胞は遊離型PSAを多く含むことが知られています。したがって、F/T比が小さい(遊離型PSAが少ない)ほど前立腺がんが存在する可能性が高く、F/T比が高い(遊離型PSAが多い)ほど前立腺肥大症などがんでない要因によってPSAが上昇している可能性が高いと判断されます。何%であれば“がん”が存在するという明確な数値はありませんが、F/T比が10%未満であれば前立腺がんの可能性が高く、20%以上であれば前立腺肥大などによるPSA上昇の可能性が高いと言われています。10~20%の間の場合どちらとも言えません。この検査のみで前立腺がんの有無を確定することはできませんが、他の検査と併せてがんの可能性を判断します。
- 直腸診
お尻の穴から指を入れ、直腸越しに前立腺の触診を行います。通常、前立腺は消しゴムのような硬さ(弾性硬)として触れますが、“がん”の多くは石のような塊として触知します(石様硬)。しかし、前立腺の全ての場所を触ることができないため、他の検査と併せて判断することが必要です。
- 経直腸的前立腺超音波検査
超音波検査で前立腺は淡く白い組織として描出されますが、前立腺がんが存在する場合、“がん”の場所は黒く見えることがあります。また、前立腺の大きさ(体積)を測定し、前立腺肥大があるかどうかも調べることができます。
- 前立腺MRI検査
現在、前立腺がんの存在を診断するためにもっとも優れた画像検査がMRI(磁気共鳴画像法:magnetic resonance imaging)です。近年、MRI検査の進歩に伴い、前立腺がんの有無だけでなく、がんの位置、大きさ、悪性度などがある程度の確率で予測することが可能になりました。MRI画像の結果からがんの可能性を5段階予測する「PIRADS-score(パイラッズ-スコア)」がヨーロッパを中心に提唱され、日本でも広く用いられるようになり、がんの可能性を客観的に評価できるようになりました(1点:がんの可能性が極めて低い 2点:がんの可能性が低い 3点:どちらとも言えない 4点:がんの可能性が高い 5点:がんの可能性が極めて高い)。最近はPIRADS-scoreをもとにして前立腺生検をするかしないか決める施設が増えてきています。※
※最近の考え方としては、PIRADS-scoreが3点以上の場合、前立腺生検を勧めることが多くなりました。しかしながら、PIRADS-scoreが1~2点であっても前立腺がんが絶対に無いとは言い切れません。MRI画像だけでなく、PSA値、前立腺の大きさ、年齢、直腸診の所見などから前立腺生検を行うべきか慎重に判断することが必要です。
- 前立腺生検
PSA値や直腸診、経直腸的前立腺超音波検査、MRI検査などによって“がん”が疑われる場合、確定診断をするために、前立腺の組織を採取する「前立腺生検」を行い、がん細胞の有無を病理組織学的に診断します。
前立腺生検の方法の変遷
MRI画像の進歩に伴い前立腺生検の方法にも変化がでてきました。従来の前立腺生検は、超音波ガイド下に前立腺に均等な分布になるように10~20ヶ所の針を刺すことで組織を採取していましたが、この方法では多くの前立腺がんが見逃されてしまうことがわかってきました。最近は画像MRIでがんが疑われる場合に前立腺生検を行うことが多くなりましたので、MRIで異常を示す場所を狙って組織を採取する狙撃生検(Target biopsy)が広く行われています。しかし、MRIで異常を示す場所を超音波の画像だけを見ながら細い針で正確に刺すことは決して容易ではありません。
MRIで疑われる部位を正確に針で穿刺しなければ生検の意味が薄れてしまいます。そこで開発された技術が「MRI-超音波弾性融合画像ガイド下前立腺生検」です。
当クリニックの提携施設である「東京国際大堀病院」では、従来の前立腺生検の課題を克服し、より正確な前立腺がん診断を行うために「UroNav」を用いた「MRI-超音波弾性融合画像前立腺生検」システムを導入しました。「UroNav」システムはMRI画像をリアルタイム超音波画像と融合させる機能をもち、MRIでがんが疑われる部位を経直腸的超音波画像上に表示し、穿刺部位を直接確認しながら(MRI-超音波弾性融合:エラスティックフュージョン)前立腺生検を行うことを可能にしました。
「UroNav」システムは、超音波による前立腺の変形や動きを自動的に補正し、3Dの立体画像として表示することも可能です。この技術によって、従来の前立腺針生検と比較し、精密で信頼度の高い生検が可能になることが期待されています。グリーソンスコア
前立腺生検の結果、前立腺がんと診断されるとがんの細胞の構築の悪性度をグリーソンスコアという分類を使って評価します。この分類は、米国のグリーソン博士によって提唱された前立腺がん特有の組織異型度分類です。最近では、前立腺がんの治療方法を選択するうえで重要になっています。まず、生検で採取したがん細胞の組織構造を顕微鏡で調べ、もっとも面積の多い組織像と、2番目に面積の多い組織像のそれぞれを悪性度1(もっとも悪性度が低い)から5(もっとも悪性度が高い)までの5段階の組織分類に当てはめます。そして、その2つの組織像のスコアを合計したものがグリーソンスコアになります。グリーソンスコアが6以下は性質のおとなしい前立腺がんであり、7は中程度の悪性度、8以上は悪性度の高い前立腺がんと診断されます。
- 画像検査
-
前立腺生検で前立腺がんの診断が確定すると、病気の進行度を確認するためにCT(コンピューター断層撮影法:computed tomography)、MRI、骨シンチグラフィーを行います。これらの検査によって前立腺局所の進行度、リンパ節や骨への転移の有無を確認します。
CT
リンパ節転移やその他の臓器への転移の有無を評価するために行います。
MRI
前立腺内でがんの存在している場所、前立腺被膜より外への進展の有無、精嚢腺への浸潤の有無などを評価します。
骨シンチグラフィー
骨への転移の有無を評価するために行います。放射性物質を静脈注射してからシンチグラフィーの撮影を行うと、骨転移部位が黒く映り、異常集積として確認することができます。
前立腺がんの治療
前立腺がんの治療方法は、病気の状態(進行病期、病理検査、PSA)と患者さまの状態(年齢、併存する他の疾患、健康状態など)を総合的に判断して決定します。
《前立腺がんの治療方法の考え方は大きく3つに分かれます。》
- 転移のない早期がん(限局性がん)
- 転移はないがPSAがかなり高く、悪性度も悪い局所進行がん
- 骨転移やリンパ節転移があるがん(転移性がん)
①転移のない早期がん(限局性がん)
転移のない早期がんでは、「手術」、「放射線治療(外照射、小線源療法)」、「ホルモン治療」、「無治療経過観察」などから治療方法を選択することができます。しかし、それぞれの治療方法には利点と欠点があるので医師とよく相談し、十分納得してから治療方法を選んで下さい。
②転移はないがPSAがかなり高く、悪性度も悪い局所進行がん
転移はないが局所で進行している可能性のあるがんでは治療の選択肢が狭まってきます。通常、小線源療法は選択できませんし、無治療経過観察も基本的にはお勧めしません。画像検査でリンパ節転移が認められなくても顕微鏡レベルで転移があったり、手術だけや放射線治療だけではがん細胞が残ってしまう可能性があります。そこで内分泌療法を組み合わせた治療方法が必要になります。
「手術+ホルモン療法」もしくは「外放射線療法+ホルモン治療」が標準的な治療方法となります。
③骨転移やリンパ節転移があるがん
転移のある場合は、手術や放射線治療のような局所の治療方法ではなく、「ホルモン治療」による全身治療が必要となります。
もし、転移によって身体のある部分だけに強い痛みを感じるようなことがあればその部位に放射線を照射することもあります。しかし、この放射線治療は通常の前立腺に対する放射線治療とは目的が異なります。
urology
- Share
